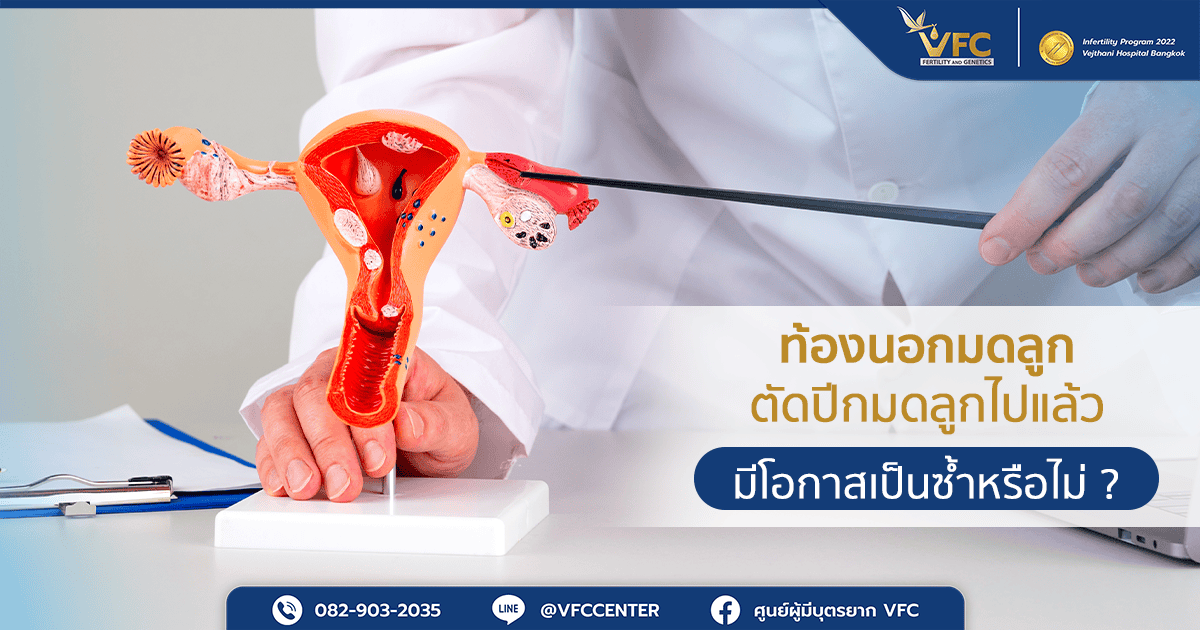
การท้องนอกมดลูก (Ectopic Pregnancy) ไม่ได้เป็นเพียงภาวะทางการแพทย์ แต่เป็นประสบการณ์ที่ทิ้งร่องรอยเอาไว้ทั้งทางร่างกายและจิตใจ โดยเฉพาะผู้ที่เคยเข้ารับการรักษาด้วยการตัดปีกมดลูก (Salpingectomy) ไม่ว่าจะข้างซ้ายหรือขวา และคำถามที่คู่สมรสส่วนใหญ่มักสงสัยต่อจากนั้นก็คือ
หลังตัดปีกมดลูกแล้ว ฝ่ายหญิงยังเสี่ยงท้องนอกมดลูกอีกหรือไม่ ?
โอกาสตั้งครรภ์ตามธรรมชาติจะลดลงแค่ไหน ?
หากอยากมีลูกอีกครั้ง ควรเริ่มต้นอย่างไรให้ปลอดภัยและลดโอกาสท้องนอกมดลูกซ้ำ ?
เพื่อให้คู่สมรสเข้าใจและเตรียมความพร้อม เราจะมาอธิบายรายละเอียดเกี่ยวกับภาวะนี้อย่างเป็นระบบ เพื่อให้ว่าที่คุณแม่และคู่สมรสรู้เท่าทันร่างกายของตัวเอง และวางแผนการตั้งครรภ์ครั้งต่อไปได้อย่างมั่นใจยิ่งขึ้น
ภาวะท้องนอกมดลูกจำเป็นต้องตัดปีกมดลูกไหม ?
ท้องนอกมดลูก (Ectopic pregnancy) คือ ภาวะที่ตัวอ่อนฝังตัวนอกโพรงมดลูก โดยตำแหน่งที่พบบ่อยที่สุดคือท่อนำไข่ หากปล่อยให้ตัวอ่อนเจริญเติบโตต่อไป ท่อนำไข่ซึ่งมีขนาดเล็กจะถูกยืดขยายจนแตก ทำให้เกิดเลือดออกในช่องท้อง เป็นภาวะฉุกเฉินที่อันตรายถึงชีวิตและต้องรีบเข้ารับการรักษาอย่างเร่งด่วน
ผู้ที่มีภาวะท้องนอกมดลูกไม่จำเป็นต้องตัดปีกมดลูกเสมอไป เพราะวิธีการรักษาจะขึ้นอยู่กับหลายปัจจัย เช่น ขนาดของก้อนท้องนอกมดลูก ระดับฮอร์โมน hCG สภาพของท่อนำไข่ (แตกแล้ว/ใกล้แตก/ยังไม่แตก) และสภาพความดันโลหิตและความเสถียรของผู้ป่วย
ในบางรายที่อาการยังไม่รุนแรง แพทย์อาจใช้ยารักษาหรือผ่าตัดแบบเก็บท่อนำไข่ไว้ แต่ถ้าท่อนำไข่แตก มีเลือดออกมาก หรือสภาพท่อนำไข่เสียหายไปแล้ว มักจำเป็นต้องผ่าตัดเพื่อเอาท่อนำไข่ในข้างนั้น ๆ ออก เพื่อควบคุมการตกเลือด และป้องกันภาวะแทรกซ้อนจากเนื้อเยื่อตัวอ่อนและเนื้อเยื่อที่เกิดจากการตั้งครรภ์ ทั้งยังเป็นการลดความเสี่ยงของการท้องนอกมดลูกซ้ำที่ท่อนำไข่ฝั่งเดิมในอนาคต
หลังตัดปีกมดลูกไปแล้ว ยังตั้งครรภ์ได้ไหม ?
หลังตัดปีกมดลูกแล้ว ผู้หญิงส่วนใหญ่ยังมีโอกาสตั้งครรภ์ได้ หากท่อนำไข่อีกข้างหนึ่งยังแข็งแรง ซึ่งจากข้อมูลของ Miscarriage Association ในสหราชอาณาจักรพบว่า หลังจากรักษาภาวะท้องนอกมดลูก ผู้หญิงประมาณ 65% สามารถตั้งครรภ์ได้อีกครั้งภายใน 18 เดือน และเพิ่มเป็นราว 85% ภายใน 2 ปี แม้ในบางรายจะเสียท่อนำไข่หนึ่งข้างไปแล้วก็ตาม
เหตุผลที่ยังสามารถตั้งครรภ์ได้ เพราะรังไข่ทั้งสองข้างยังทำงานตามปกติ และท่อนำไข่ที่เหลืออยู่สามารถรับไข่จากทั้งสองข้างได้ในระดับหนึ่ง ดังนั้น การเสียท่อนำไข่หนึ่งข้างไปจึงไม่ได้หมายความว่าหมดสิทธิ์ตั้งครรภ์ แต่โอกาสความสำเร็จจะขึ้นอยู่กับสุขภาพของท่อนำไข่ที่เหลืออยู่และปัจจัยด้านภาวะเจริญพันธุ์อื่น ๆ
ปรึกษาสูตินรีแพทย์เฉพาะทางด้านเวชศาสตร์การเจริญพันธุ์เพื่อวางแผนตั้งครรภ์หลังท้องนอกมดลูก

โอกาสท้องนอกมดลูกซ้ำหลังตัดปีกมดลูก
แม้ท่อนำไข่ข้างที่เคยท้องนอกมดลูกจะถูกตัดออกไปแล้ว แต่ก็ยังมีโอกาสท้องนอกมดลูกซ้ำได้ เนื่องจากยังมีท่อนำไข่อีกข้างหนึ่งที่ตัวอ่อนต้องเดินทางผ่านก่อนเข้าสู่โพรงมดลูก ซึ่งอัตราความเสี่ยงจะอยู่ที่ 7-10% หรือ 1 ใน 10 ราย และสำหรับผู้ที่กำลังรักษาภาวะท้องนอกมดลูกแต่ยังเก็บท่อนำไข่ฝั่งที่เคยมีปัญหาไว้ ความเสี่ยงอาจจะสูงกว่าเล็กน้อย
สาเหตุท้องนอกมดลูกซ้ำที่คู่สมรสควรรู้
คุณภาพของท่อนำไข่ที่ยังอยู่ : หากมีพังผืด การตีบตัน หรือเคยมีการอักเสบเรื้อรัง จะทำให้ตัวอ่อนเคลื่อนผ่านได้ยากและมีโอกาสติดค้างในท่อจนกลายเป็นภาวะท้องนอกมดลูกได้มากขึ้น
ประวัติการติดเชื้อหรือภาวะอักเสบในอุ้งเชิงกราน (PID) : เช่น การติดเชื้อจากโรคติดต่อทางเพศสัมพันธ์บางชนิด ส่งผลต่อคุณภาพท่อนำไข่ทั้งสองข้าง
เคยผ่าตัดในอุ้งเชิงกรานมาก่อน : เช่น ผ่าตัดซีสต์รังไข่ ผ่าตัดมดลูก หรือผ่าท้องจากสาเหตุอื่น ๆ ซึ่งอาจทำให้เกิดพังผืดเพิ่มขึ้น จนตัวอ่อนไม่สามารถเคลื่อนที่ได้สะดวก
การสูบบุหรี่ : นิโคตินและสารพิษอื่น ๆ มีผลต่อการทำงานของขนเล็ก ๆ (Cilia) ภายในท่อนำไข่ ทำให้การเคลื่อนตัวของไข่และตัวอ่อนผิดปกติ เพิ่มความเสี่ยงการฝังตัวผิดที่
อายุที่มากขึ้น : คุณภาพของไข่และการทำงานของท่อนำไข่อาจลดลง ทำให้โอกาสเกิดความผิดปกติระหว่างการเดินทางของตัวอ่อนเพิ่มขึ้น
ท่อนำไข่มีปัญหา ยังมีโอกาสตั้งครรภ์ได้ ด้วยเทคโนโลยีช่วยเจริญพันธุ์ที่ VFC Center
แนวทางการติดตามหลังผ่าตัดเพื่อป้องกันโอกาสท้องนอกมดลูกซ้ำ
หลังรักษาภาวะท้องนอกมดลูกแล้ว ลำดับต่อไปคือการวางแผนอนาคต ทั้งเรื่องสุขภาพมดลูก ท่อนำไข่ และโอกาสตั้งครรภ์ที่ปลอดภัยในครั้งต่อไป โดยจะต้องทำควบคู่กันไปใน 4 เรื่องสำคัญ ได้แก่
ตรวจประเมินท่อนำไข่และมดลูกก่อนวางแผนตั้งครรภ์
ก่อนพยายามตั้งครรภ์อีกครั้ง แพทย์มักแนะนำให้ตรวจประเมินดังนี้
- อัลตราซาวนด์ทางช่องคลอด เพื่อดูสภาพมดลูก รังไข่ และร่องรอยของพังผืด
- การฉีดสีท่อนำไข่ (HSG) เพื่อประเมินว่าท่อนำไข่ข้างที่เหลืออยู่ตีบตันหรือมีลักษณะผิดปกติหรือไม่
- ในบางรายอาจพิจารณา ส่องกล้องตรวจช่องท้อง (Laparoscopy) หากสงสัยว่ามีพังผืดหรือโรคนรีเวชอื่น ๆ ร่วมด้วย อาจต้องรักษาไปพร้อมกัน
การประเมินเหล่านี้ช่วยให้รู้สถานการณ์จริงของท่อนำไข่ที่เหลืออยู่ ว่าพร้อมสำหรับการตั้งครรภ์ตามธรรมชาติหรือควรพิจารณาใช้เทคโนโลยีช่วยเจริญพันธุ์เพิ่มเติม
ปรับพฤติกรรมเพื่อลดการอักเสบและป้องกันปัจจัยเสี่ยง
- งดสูบบุหรี่และหลีกเลี่ยงการสัมผัสควันบุหรี่
- รักษาและป้องกันการติดเชื้อในอุ้งเชิงกราน ใช้ถุงยางอนามัยหากมีความเสี่ยง และรักษาโรคติดต่อทางเพศสัมพันธ์ให้ครบถ้วน
- พักผ่อนให้เพียงพอ ลดความเครียด และดูแลสุขภาพโดยรวมให้แข็งแรง เพื่อลดโอกาสการอักเสบเรื้อรังและการเกิดพังผืดใหม่
วางแผนมีบุตรด้วยการทำ ICSI หากเคยท้องนอกมดลูกมาก่อน
หากท่อนำไข่ข้างที่เหลืออยู่เสียหายมาก หรือมีปัจจัยเสี่ยงสูง แพทย์อาจแนะนำให้รักษาภาวะมีบุตรยากด้วยการทำ ICSI เนื่องจากเป็นวิธีที่นำไข่และอสุจิมาผสมกันนอกร่างกาย แล้วจึงนำตัวอ่อนที่ได้ไปใส่กลับในโพรงมดลูกโดยตรง ช่วยลดบทบาทของท่อนำไข่ลงได้อย่างมาก
การติดตามอย่างใกล้ชิดเมื่อเริ่มตั้งครรภ์
ไม่ว่าจะตั้งครรภ์ตามธรรมชาติหรือจากการทำ ICSI หากมีประวัติท้องนอกมดลูกมาก่อน ควรตรวจเลือดวัดระดับ hCG ซ้ำเพื่อดูแนวโน้มการเพิ่มขึ้นของฮอร์โมน และอัลตราซาวนด์ทางช่องคลอดในช่วงอายุครรภ์ 5-6 สัปดาห์ เพื่อยืนยันว่าถุงการตั้งครรภ์อยู่ในโพรงมดลูกไม่ใช่อยู่ในท่อนำไข่หรือบริเวณอื่น
การติดตามอย่างใกล้ชิดตั้งแต่เริ่มตั้งครรภ์ จะช่วยให้สามารถตรวจพบภาวะท้องนอกมดลูกซ้ำได้ตั้งแต่เนิ่น ๆ ลดโอกาสเกิดภาวะท่อนำไข่แตกและภาวะแทรกซ้อนรุนแรงได้

ข้อควรปฏิบัติ หากต้องการตั้งครรภ์หลังท้องนอกมดลูกและตัดปีกมดลูก
การเตรียมร่างกายให้พร้อม ถือเป็นปัจจัยสำคัญที่จะช่วยลดโอกาสท้องนอกมดลูกซ้ำได้อย่างมีประสิทธิภาพ เพื่อเพิ่มอัตราการตั้งครรภ์สำเร็จได้ตามแผนที่วางไว้ โดยแนวทางที่คู่สมรสควรนำไปปฏิบัติมีดังนี้
เข้าใจสถานการณ์และโอกาสตั้งครรภ์ของตัวเอง
หลังจากตัดปีกมดลูก ผู้หญิงส่วนใหญ่ยังมีโอกาสตั้งครรภ์ได้ตามปกติ หากท่อนำไข่ข้างที่เหลืออยู่มีสุขภาพดี แต่โอกาสการตั้งครรภ์จริงขึ้นอยู่กับปัจจัยของแต่ละบุคคล ไม่ว่าจะเป็นอายุ คุณภาพไข่ คุณภาพอสุจิ ภาวะฮอร์โมน และโรคที่เกี่ยวข้อง เช่น เยื่อบุโพรงมดลูกเจริญผิดที่ กลุ่มอาการถุงน้ำหลายใบในรังไข่หรือ PCOS
ปรึกษาแพทย์ผู้เชี่ยวชาญด้านเวชศาสตร์การเจริญพันธุ์
แพทย์จะช่วยประเมินสภาพท่อนำไข่ที่ยังเหลืออยู่ ตรวจวิเคราะห์ภาวะเจริญพันธุ์ของทั้งฝ่ายหญิงและฝ่ายชายอย่างละเอียด รวมถึงวางแผนว่าควรพยายามตั้งครรภ์ตามธรรมชาติเป็นระยะเวลานานเท่าใด หรือควรทำ ICSI ตั้งแต่เริ่มต้น เพื่อลดความเสี่ยงภาวะท้องนอกมดลูกซ้ำในอนาคต
การเพิ่มคุณภาพไข่และเตรียมสภาพแวดล้อมในมดลูกก่อนตั้งครรภ์
- ควบคุมน้ำหนักให้อยู่ในเกณฑ์ที่เหมาะสม
- รับประทานอาหารที่มีประโยชน์ เสริมโฟลิก และวิตามินตามคำแนะนำของแพทย์
- งดบุหรี่และแอลกอฮอล์
- ออกกำลังกายอย่างเหมาะสม
หากคุณเคยมีประวัติท้องนอกมดลูกและกำลังเตรียมตัวตั้งครรภ์อีกครั้ง การประเมินสุขภาพของระบบสืบพันธุ์ก่อนเริ่มวางแผนถือเป็นก้าวสำคัญ VFC Center ศูนย์เทคโนโลยีเพื่อการมีบุตร (V-Fertility Center) ให้บริการตรวจสุขภาพก่อนมีบุตร โดยสูตินรีแพทย์เฉพาะทางด้านเวชศาสตร์การเจริญพันธุ์ เพื่อประเมินความพร้อมของท่อนำไข่ รังไข่ ฮอร์โมน และปัจจัยเสี่ยงทั้งหมดก่อนเริ่มตั้งครรภ์ นำไปสู่กระบวนการตั้งครรภ์ที่ราบรื่นและปลอดภัย
บทความโดย แพทย์วรวัฒน์ ศิริปุณย์
ติดต่อสอบถามหรือนัดหมายแพทย์ ได้ที่
VFC ศูนย์เทคโนโลยีเพื่อการมีบุตร
Hotline: 082-903-2035
LINE Official: @vfccenter
คำถามที่พบบ่อย (FAQs)
อาการที่เสี่ยงต่อการท้องนอกมดลูกซ้ำและควรพบแพทย์มีอะไรบ้าง ?
ผู้ที่มีประวัติท้องนอกมดลูกมาก่อน และทราบว่ากำลังตั้งครรภ์ ควรรีบพบแพทย์ทันทีหากมีอาการต่อไปนี้
- มีอาการปวดท้องน้อยผิดปกติ อาจปวดหน่วงข้างเดียวหรือปวดเฉียบพลันและรุนแรง
- มีเลือดออกทางช่องคลอด
- อ่อนเพลีย วิงเวียนศีรษะ และหน้ามืด เกิดจากการเสียเลือดมาก
- ปวดร้าวบริเวณไหล่ข้างเดียวกับที่ท่อนำไข่มีปัญหา
การมีพังผืดในอุ้งเชิงกรานทำให้โอกาสท้องนอกมดลูกซ้ำสูงขึ้นจริงหรือไม่ ?
จริง เพราะพังผืดในอุ้งเชิงกรานทำให้ท่อนำไข่บิด เบี้ยว หรือเคลื่อนไหวผิดปกติ ส่งผลให้ตัวอ่อนติดค้างระหว่างทางก่อนถึงโพรงมดลูก จึงเพิ่มโอกาสท้องนอกมดลูกซ้ำ โดยเฉพาะผู้ที่เคยผ่าตัดอุ้งเชิงกรานหรือเคยอักเสบเรื้อรังมาก่อน
วิธีลดโอกาสท้องนอกมดลูกซ้ำที่ได้ผลคืออะไร ?
วิธีลดความเสี่ยงภาวะท้องนอกมดลูกซ้ำ ควรเข้ารับการตรวจร่างกายอย่างละเอียดก่อนเริ่มวางแผนตั้งครรภ์ และอาจพิจารณาการทำ ICSI เพื่อหลีกเลี่ยงให้ตัวอ่อนไม่ต้องเดินทางผ่านท่อนำ
ฝ่ายชายมีความเกี่ยวข้องกับการท้องนอกมดลูกไหม ?
ฝ่ายชายไม่ได้เป็นสาเหตุการท้องนอกมดลูกโดยตรง แต่อาจมีส่วนเกี่ยวข้องในทางอ้อม เช่น การติดเชื้อทางเพศสัมพันธ์ที่มาจากฝ่ายชาย ทำให้อุ้งเชิงกรานของฝ่ายหญิงอักเสบ หรือฝ่ายชายมีปัญหาอสุจิคุณภาพไม่ดี ส่งผลให้ตัวอ่อนพัฒนาผิดปกติ

แพทย์ผู้เชี่ยวชาญทางด้านสูติ-นรีเวชวิทยาและเวชศาสตร์การเจริญพันธุ์





No Comments
Sorry, the comment form is closed at this time.