ตรวจน้ำเชื้อด้วย AIOM คืออะไร ทำไมช่วยเพิ่มโอกาสตั้งครรภ์ ?
ตรวจน้ำเชื้อด้วย AIOM คืออะไร ? รู้จักเทคโนโลยี AI ที่ช่วยวิเคราะห์อสุจิได้อย่างแม่นยำ รวดเร็ว ช่วยเพิ่มโอกาสตั้งครรภ์สำหรับคู่ที่มีบุตรยาก...
รู้จักโปรตีน GM-CSF กับการเพิ่มโอกาสตั้งครรภ์สำหรับคนทำ ICSI
GM-CSF คือโปรตีนที่ช่วยเพิ่มโอกาสฝังตัวของตัวอ่อน ป้องกันไม่ให้ร่างกายมองว่าตัวอ่อนเป็นสิ่งแปลกปลอมและต้องกำจัดทิ้ง มีส่วนช่วยให้การตั้งครรภ์ประสบความสำเร็จ...
การออกกำลังกายกับการมีลูกในผู้หญิงวัย 30+ สำคัญอย่างไร ?
รู้จักความสัมพันธ์ของฮอร์โมนเพศและการออกกำลังกายที่ช่วยปรับสมดุลร่างกาย ส่งเสริมการตกไข่ และเพิ่มโอกาสตั้งครรภ์ในผู้หญิงวัย 30+...
ข้อควรรู้ก่อนทำ IUI หากมีประวัติติดเชื้ออุ้งเชิงกราน
เคยติดเชื้ออุ้งเชิงกราน ยังมีลูกได้ด้วยการทำ IUI แต่ท่อนำไข่จะต้องเปิดปกติอย่างน้อยหนึ่งข้าง และในโพรงมดลูกไม่มีพังผืด รวมถึงปัจจัยอื่น ๆ ที่เกี่ยวข้อง ...
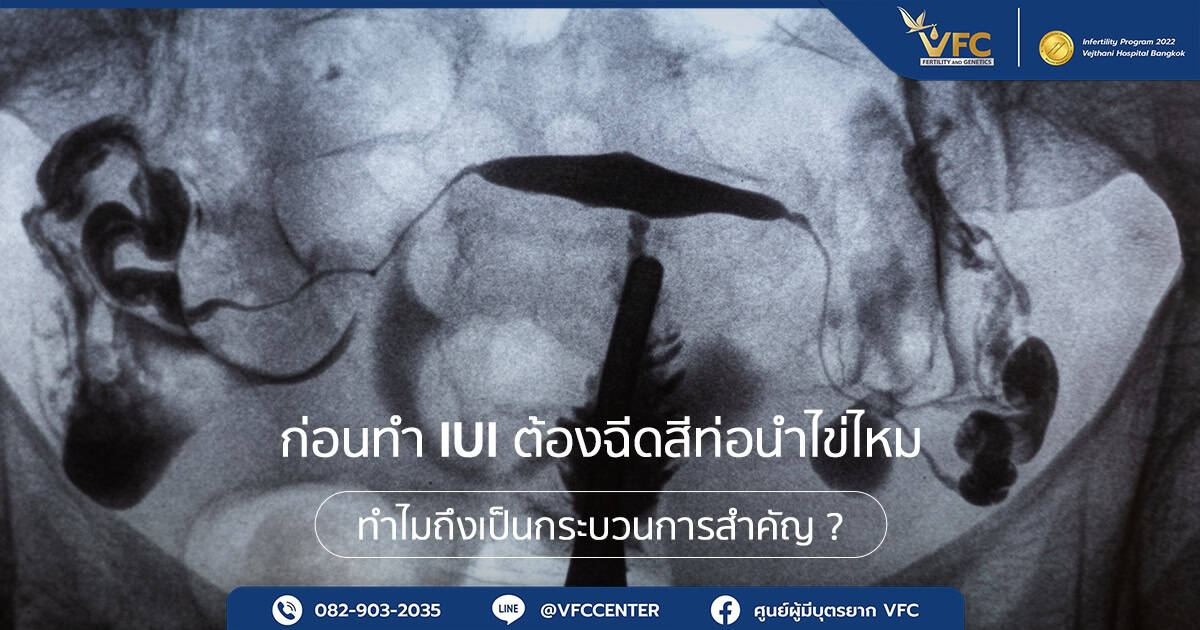
รู้จักการฉีดสีท่อนำไข่ ประโยชน์ต่อการทำ IUI เพิ่มโอกาสสำเร็จ
ก่อนทำ IUI ต้องฉีดสีท่อนำไข่ไหม ? เข้าใจความสำคัญของ HSG ช่วยตรวจท่อนำไข่และโพรงมดลูก เพื่อวางแผนรักษาภาวะมีบุตรยากได้แม่นยำขึ้น ...
พยายามมีลูกมา 7 ปีแต่ไม่สำเร็จ ยังมีโอกาสตั้งครรภ์อยู่หรือไม่ ?
มีเพศสัมพันธ์สม่ำเสมอ ไม่คุมกำเนิดมา 7 ปีแล้ว แต่ทำไมยังไม่ตั้งครรภ์ ? เรียนรู้สาเหตุของภาวะมีลูกยากและแนวทางการรักษาเพื่อเพิ่มโอกาสการตั้งครรภ์ ...
ผู้หญิงที่ฮอร์โมนเพศชายสูง ไข่ตกยาก มีลูกยากจริงไหม ?
ผู้หญิงที่ฮอร์โมนเพศชายสูงทำให้ไข่ตกยากจริงหรือไม่ ? เข้าใจสาเหตุ อาการ และแนวทางรักษา พร้อมคำแนะนำสำหรับผู้ที่ต้องการตั้งครรภ์...
วางแผนตั้งครรภ์ต้องรู้ : หัตถการความงามที่คนท้องควรเลี่ยง
วางแผนมีบุตรต้องรู้ ! หัตถการความงามที่คนเตรียมตัวท้องควรเลี่ยง และสกินแคร์ที่ไม่ควรใช้ เพื่อป้องกันการเกิดสารเคมีสะสมซึ่งอาจส่งผลกระทบต่อการตั้งครรภ์...
เก็บไข่แล้วขับรถได้ไหม ข้อควรรู้และการดูแลตัวเองหลังเก็บไข่
ไขข้อสงสัย เก็บไข่แล้วขับรถได้ไหม ? พร้อมเช็กอาการปกติและผิดปกติหลังเก็บไข่ที่คุณแม่ควรรู้ เพื่อการพักฟื้นที่ปลอดภัยและฟื้นตัวได้ไว...
เคยผ่าตัดไส้ติ่งแล้วท้องยากไหม ไขข้อสงสัยเรื่องการตั้งครรภ์
ไส้ติ่งแตกมีผลต่อมดลูกไหม เคยผ่าตัดไส้ติ่งแล้วท้องยากไหม รวมคำตอบเรื่องพังผืดจากไส้ติ่งแตกที่อาจไปกระทบต่อการตั้งครรภ์และแนวทางตรวจประเมินก่อนมีบุตร...